Marcelo Rodriguez Enderica

Optometrista, Universidad San Francisco de Quito – Ecuador.
Master en Optometría Clínica, CBO Madrid – España.
Master en Ciencias de La Visión, Universidad de La Salle – Colombia.
Diplomado en farmacología ocular y su aplicación clínica, Universidad de La Salle.
Diplomado en Sistemas de corrección visual – Lentes de contacto, Universidad de La Salle.
Pasante en Nova South Eastern University, College of Optometry, Miami – EEUU.
Miembro de la Sociedad Ecuatoriana de Contactología.
Práctica privada / Director Clínico en Optica “Riobamba”.
Los lentes de contacto, son uno de los dispositivos médicos de uso programado más populares alrededor del mundo; en unos casos utilizados como un simple artículo cosmético, mientras que, en otros, convertidos en la única alternativa para restaurar la visión de una persona.
La pandemia del SARS COV-2 (Covid-19) en los últimos años, sumada a otros factores, entre ellos los económicos, han provocado cambios importantes en los hábitos de mantenimiento e higiene de estos dispositivos. En el intento por ahorrar costos, muchos pacientes extienden los tiempos recomendados de vida útil de los lentes, descuidan las medidas básicas de asepsia, y cometen errores frecuentes con el uso pertinente de las soluciones de mantenimiento, poniendo en grave riesgo su salud visual y ocular.
Estos cambios significativos en los hábitos higiénicos, sin duda se están convirtiendo en la puerta de entrada para condiciones que pensábamos habían quedado en el pasado, entre ellas, el resurgimiento de infecciones oculares severas tales como las provocadas por la acanthamoeba, con varios reportes epidemiológicos alrededor del mundo en los últimos años, incluyendo países del primer mundo como Reino Unido, Japón y USA, cuyo manejo y tratamiento deben ser entendidos como una emergencia médica con un catastrófico pronóstico para la visión y el globo ocular.
FACTORES DE RIESGO:
La acanthamoeba es un PROTOZOO unicelular que se encuentra naturalmente en el medio ambiente. Su presentación se caracteriza de dos maneras: La primera, una forma activa (trofozoíto), y la segunda en una forma latente (quiste de “doble pared”), ambas altamente resistentes a condiciones ambientales hostiles y capaces de sobrevivir durante periodos prolongados. (1)
Fig. 1. Estadios de acanthamoeba. Bajo condiciones favorables, permanece en forma de trofozoíto, mientras que en condiciones adversas se transforma en quiste. Fuente: Revista Chilena de Infectología 2013; 30 (2): 148.
Este agente, es capaz de causar infecciones corneales que se manifiestan clínicamente con dolor y fotofobia intensos, infiltrados estromales o satelitales, defectos epiteliales, queratoneuritis radial, uveítis e incluso retino-coroiditis. Los infiltrados pueden crecer y unirse de tal manera que lleguen a formar una ulceración de aspecto dendriforme, por lo que es muy usual confundir inicialmente esta condición con una lesión de origen herpético. Suele presentarse reacción en cámara anterior lo suficientemente intensa como para producir hipopium o aumento de la presión intra ocular. (2).
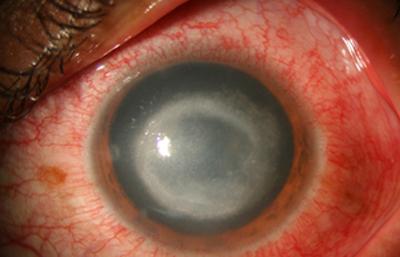
Fig. 2. Formación del Anillo inmune que caracteriza a la infección. En fases avanzadas, esta se extiende a la esclera, afecta el limbo y con frecuencia produce perforación. Imagen y fuente: PROPIEDAD DEL INSTITUTO BARRAQUER DE AMERICA. Bogotá 2009
La acanthamoeba se encuentra en el agua de mar, en los lagos, en ríos, en corrientes, en el lodo, en piscinas, en depósitos de agua (incluida el agua embotellada), en fuentes, en unidades dentales y hasta en máquinas de diálisis. Puede llegar a aislarse en boca y faringe de niños y adultos asintomáticos.
Aunque una infección en humanos es relativamente poco común, en el caso de las infecciones oculares, las circunstancias para que esto se produzca, incluyen una lesión epitelial provocada por trauma o por uso de lentes de contacto blandos (en el 85% de los casos), principalmente relacionado con una higiene deficiente de los mismos; lo que se convierte en la causa más segura para la agresión por parte de este protozoo (3). NO ESTAN exentos de esta infección los usuarios de lentes esclerales y de lentes RGP de ortoqueratología, muy en boga actualmente.
Una infección por acanthamoeba, puede derivar en la pérdida del ojo si no se recibe tratamiento a tiempo. Incluso si el proceso se resuelve, esta infección puede llevar a una disminución considerable de la visión. El genotipo T4 (Acanthamoeba castelanii) es la especie más común reportada como causante de queratitis (94.3%) y de infecciones de piel, pulmones o cerebro (79.3%). (4)
El diagnóstico diferencial de esta condición incluye diversos tipos de queratitis tales como las provocadas por bacterias (pseudomona), hongos, herpes simplex, lesiones traumáticas y por sobre uso de lentes de contacto.
LA IMPORTANCIA DE UN DIAGNOSTICO EFICAZ:
El diagnóstico de una infección por acanthamoeba incluye hasta el día de hoy, diversas técnicas donde el método de cultivo in vitro es todavía usado y en algunos casos el único disponible para confirmar la infección (por ejemplo, los cultivos de agar).
Las muestras más adecuadas son el raspado y la biopsia corneal; también son de gran utilidad los lentes de contacto utilizados, el líquido de conservación e incluso el estuche de almacenamiento. Un cultivo positivo de los líquidos desinfectantes no confirma, pero sí sugiere la infección por acanthamoeba.
El uso de procedimientos modernos como la reacción de polimerasa en cadena (PCR) y el análisis de la variación de las secuencias de ADN a través de la técnica de polimorfismos de longitud de fragmentos de restricción (RFLP), han demostrado ser métodos muy efectivos y sensibles. Estas técnicas moleculares aportan al diagnóstico su elevada sensibilidad y rapidez al permitir obtener los resultados sin necesidad de cultivar el microorganismo. (5)
TRATAMIENTO:
A pesar de todos los avances científicos, actualmente no existe un protocolo terapéutico específico para el tratamiento de la queratitis por acanthamoeba. Algunos medicamentos apuntan a ser eficaces después de varios estudios realizados in vitro e in vivo; y como es muy obvio, la eficacia de estas drogas depende en gran medida del avance de la enfermedad. Es muy frecuente que los diagnósticos se den tardíamente principalmente por la confusión con otras patologías como el herpes u hongos, entonces el riesgo de ineficacia del tratamiento es muy alto.
Entre los principales medicamentos para el manejo de la queratitis por acanthamoeba se encuentran los derivados de las diaminas, biguanidas poliméricas, clorhexidina, antibióticos, antimicóticos orales, corticoides en dosis moderadas y el polyquad entre otros. Opciones terapéuticas investigadas recientemente sitúan a los derivados azolicos (anti fúngicos) como nuevas alternativas de tratamiento, tanto por vía tópica como sistémica, al igual que las estatinas (fármacos usados para disminuir el colesterol). (6)
Estudios actuales en ratas de laboratorio, presentan un nuevo agente farmacológico llamado MILTEFOSINA (alkyfosfocolina) el cual sugiere una gran eficacia caracterizada por tener una alta actividad anti protozoal con baja toxicidad; y se convierte en una gran promesa para el tratamiento de la queratitis por acanthamoeba con altos grados de efectividad. (7)
¿COMO EVITAR LAS COMPLICACIONES?:
Debido al catastrófico impacto que esta condición puede tener sobre la visión y la calidad de vida del paciente, se debe actuar de manera intensa en la reeducación de los hábitos higiénicos durante el manejo y uso de todo tipo de lentes de contacto, cualquiera sea su finalidad terapéutica. La relación entre el profesional y el paciente debe ser muy fluida y directa en este sentido y se debe dejar totalmente entendido que el uso de estos dispositivos no admite “ahorros de guerra” que, a la larga, pueden llevar a un terrible desenlace en la salud visual del usuario.
Se debe recordar siempre que las reglas básicas de higiene hacen una gran diferencia. Desde el simple lavado de manos, pasando por el mantenimiento adecuado, y por supuesto, considerando nuevas herramientas tecnológicas como el uso de dispositivos de reemplazo diario como lo es en el caso de los lentes de contacto blandos.
REFERENCIAS:
- Castrillon Juan, Acanthamoeba spp.as opportunistic pathogens parasites, Revista Chilena de Infectología, Vol. 30, No. 2, 2013
- Espinoza Barberi G, Miranda Fernandez S, Tandón Cardenes L, Nuevos tratamientos para la queratitis por Acanthamoeba: Revisión de casos clínicos. Archivos de la Sociedad Canaria de Oftalmología, 2017, 28:110-115
- Alkharashi M, Lindsley K, Law HA, Sikder S. Medical interventions for acanthamoeba keratitis. Cochrane Database of Systematic Reviews 2015, Issue 2. Art. No.: CD010792. DOI: 10.1002/14651858.CD010792.pub2.
- Sun Y, Hong J, Zhang P, Peng R, Xiao G. Pathological characteristics of the different stages of Acanthamoeba keratitis. Histopathology [serial on the Internet]. (2013, Dec); 63(6): 862-868. Available from: MEDLINE with Full Text.
- Coral Garcia Esteban, Queratitis por acanthamoeba: casos clínicos, Servicio de Microbiología Hospital Universitario de Getafe, 2007, Getafe, Madrid.
- Martí Tomas, Mesa Juan, Una maldición llamada Acanthamoeba, Revista Superficie Ocular, Laboratorios Thea, Eurográfica Sant Vicenc, Barcelona, 2007
- Polat Z, Walochnik J, Obwaller A, Vural A, Dursun A, Arici M. Miltefosine and polyhexamethylene biguanide: a new drug combination for the treatment of Acanthamoeba keratitis. Clinical & Experimental Ophthalmology [serial on the Internet]. (2014, Mar); 42(2): 151-158. Available from: MEDLINE with Full Text.
